Alarm: Infektionen im und am Mund
22 Minuten
- 1Anatomie der Zähne
- 2Karies & Co.
- 3So fängt es an: das Zahnen
- 4Zähneputzen: Methoden
- 5Zahnpasta & Mundspülug
- 6Infektionen durch Bakterien & Pilze
- 7Aphthen & Herpes
- 8Lernerfolgskontrolle
01. März 2026
Faule Zähne
Karies wird auch Zahnfäule genannt. Sie entsteht durch ein gestörtes Gleichgewicht zwischen Re- und Demineralisation an der Zahnoberfläche, verursacht durch säurebildende Mikroorganismen im Zahnbelag (Plaque).
In der Mundhöhle tummeln sich verschiedene Bakterienstämme. Darunter gelten vor allem Streptococcus mutans und Lactobacillus-Arten als Mikroorganismen, die an der Entstehung von Karies (Zahnfäule) beteiligt sind. Die Bakterien siedeln sich in Zahnbelägen an der Zahnschmelzoberfläche an, die sich in den Zahnzwischenräumen sowie am Übergang der Zähne zum Zahnfleisch bilden. Dort bauen sie Kohlenhydrate aus der Nahrung ab. Dabei entstehen organische Säuren (vor allem Milchsäure), die den pH-Wert im Mund auf unter 5,5 senken und damit eine Demineralisierung in Gang setzen.
Bei niedrigen pH-Werten lösen sich Mineralien aus dem Hydroxylapatit des Zahnschmelzes, was zunächst zu weißen Flecken (Initialkaries) und schließlich zu Löchern im Zahn (manifeste Karies) führt. Ein Säureangriff bleibt zunächst unbemerkt, da der Zahnschmelz nicht von Nerven durchzogen wird. Erst wenn die Karies weiter in das Zahnbein (Dentin) und das Zahnmark (Pulpa) vordringt, treten Zahnschmerzen auf.
Wichtiger Speichel
Der Prozess der Demineralisierung kann durch Remineralisation aufgehalten werden. Dabei spielt der Speichel eine große Rolle, da er den pH-Wert nach einer Säureattacke schnell wieder neutralisieren kann. Außerdem remineralisiert er den Zahnschmelz durch die im Speichel enthaltenen Mineralien Calcium und Phosphat. Fluorid im Speichel unterstützt außerdem die Fluorapatitbildung, die den Zahn säureresistenter macht.
Darüber hinaus schützt der Speichel den Mundraum über weitere Mechanismen und hält ihn gesund. So hat er beispielsweise durch enthaltene Enzyme (z. B. Lysozym) und Antikörper (IgA-Antikörper) eine antibakterielle Wirkung. Zudem spült er Nahrungsreste von Zähnen und Mundschleimhaut weg und reduziert die Ansammlung von Plaque, indem er Mikroorganismen und Zucker von der Zahnoberfläche entfernt.
Eine reduzierte Speichelmenge, die sogenannte Xerostomie, erhöht das Infektionsrisiko erheblich.
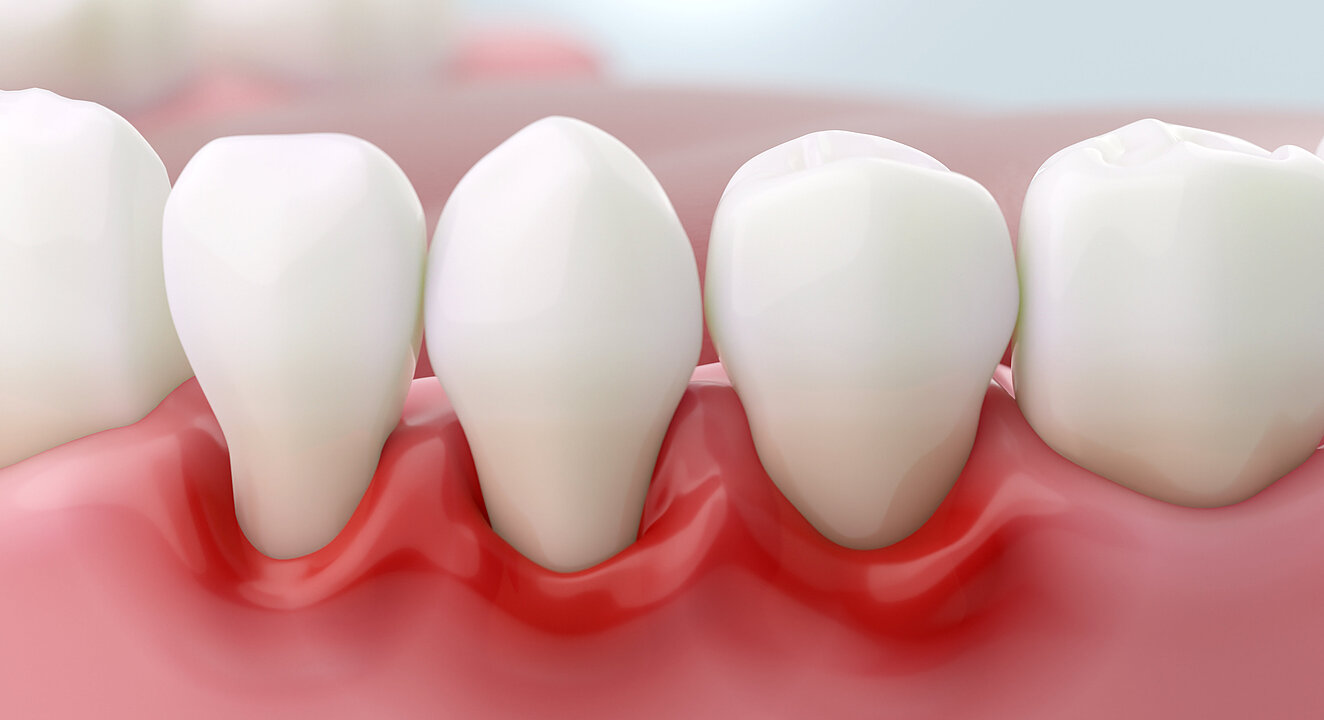
Entzündetes Zahnfleisch
Bei der Gingivitis ist das Zahnfleisch (Gingiva) entzündet, das Gewebe aber noch nicht zerstört. Eine Gingivitis entsteht durch Bakterien, die sich in den Plaques, also den Ablagerungen zwischen Zahn und Zahnfleisch, vermehren und Toxine bilden. Der Organismus reagiert darauf, indem er Entzündungsstoffe bildet, die das Zahnfleisch reizen. Es rötet sich, schwillt an und wird druckempfindlich – alles Zeichen einer Entzündung.
Dann kommt es zu Zahnfleischbluten. Es ist meist das erste von den Betroffenen wahrgenommene Signal für eine Zahnfleischentzündung. Schmerzen bei Berührung oder beim Zähneputzen sowie Mundgeruch sind weitere typische Zeichen.
Entzündeter Zahnhalteapparat
Werden die Beläge nicht hinreichend durch eine regelmäßige häusliche Mundhygiene oder professionelle Zahnreinigung entfernt, kann sich die bakterielle Entzündung vom Zahnfleisch auf den Zahnhalteapparat ausbreiten und in den Bereich des Kieferknochens vordringen. Man spricht ab diesem Moment von einer Parodontitis. Unbehandelt zerstört sie Bindegewebe und Knochen und führt letztendlich zum Zahnverlust.
Liegt eine bakterielle Entzündung des Zahnhalteapparates rund um ein Zahnimplantat herum vor, spricht man von einer Periimplantitis.
An der Entstehung einer Parodontitis oder Periimplantitis können auch überschießende Immunreaktionen am Zahnhalteapparat beteiligt sein. Beispielsweise systemische Erkrankungen wie Rheuma oder Diabetes mellitus. Aber auch Medikamente (z. B. Immunsuppressiva), Rauchen, hormonelle Veränderungen (z. B. Schwangerschaft) oder Stress.
Neben einer verbesserten Mundhygiene und intensivierten professionellen Zahnreinigungen werden bei fortgeschrittenen Entzündungen antibiotische Behandlungen oder chirurgische Eingriffe notwendig.
Risiko: kardiovaskuläre Erkrankungen
Ein entzündeter Zahnhalteapparat beeinträchtigt nicht nur die Zahngesundheit, er stellt auch eine Gefahr für Gefäßentzündungen dar und belastet den gesamten Stoffwechsel. Die Entzündung bleibt nicht immer lokal auf den Mundraum beschränkt, sondern kann sich durch die Blutbahn ausdehnen und schwere Komplikationen nach sich ziehen.
Besonders eng ist die Parodontitis mit Herz-Kreislauf-Erkrankungen, Herzmuskelentzündungen (Myokarditis) und Diabetes mellitus verknüpft.
Hintergrund dafür ist, dass eine chronische Entzündung des Zahnhalteapparates zur erhöhten Ausschüttung entzündlicher Mediatoren führt (z. B. CRP, Interleukine). Diese wirken auf die Herzkranzgefäße, wo sie eine Arteriosklerose fördern, was mit Bluthochdruck und einem erhöhten Risiko für Herzinfarkt und Schlaganfall einhergeht. Zudem können pathogene Bakterien (z. B. Porphyromonas gingivalis) über den Blutkreislauf in den Herzmuskel gelangen und eine Myokarditis auslösen. Diabetes wird begünstigt, da die Parodontitis durch Erhöhung systemischer Entzündungsmarker die Insulinresistenz verstärkt.











