Weibliche Intimgesundheit: Juckreiz, Ausfluss, Bläschen, was ist da los?
21 Minuten 1 Punkte
01. April 2026
Vaginale Mykose oder bakterielle Vaginose?
Pilzinfektionen zählen zu den häufigsten gynäkologischen Infektionskrankheiten. Drei von vier Frauen leiden mindestens einmal in ihrem Leben daran. 20 Prozent der Betroffenen erkranken sogar mehrfach und bei fünf Prozent der Frauen liegt eine chronisch rezidivierende Vaginalmykose vor. Das heißt, die Pilzinfektion tritt mindestens vier Mal im Jahr auf.
Verursacher sind Hefen, und zwar zum überwiegenden Teil der Gattung Candida albicans. Sie gehören zur physiologischen Schleimhautbesiedlung von Vagina, Vulva und Darm. Bei jeder gesunden Frau lassen sie sich in niedrigen Keimzahlen ohne Krankheitswert im Vaginalabstrich nachweisen. Vaginalmykosen entstehen erst, wenn sich das Milieu in der Vagina derart verändert, dass die Hefepilze einen Wachstumsvorteil erhalten und sich unkontrolliert vermehren können.
Ein anderer natürlicher Bewohner des weiblichen Intimbereichs ist der Keim Gardnerella vaginalis. Das anaerobe Bakterium ist wie Candida albicans ein fakultativ pathogener Erreger, der normalerweise nur in geringer Anzahl im vaginalen Mikrobiom vorkommt. Unter bestimmten Voraussetzungen kann es zu einer Zunahme des Keims um das 10- bis 100-Fache kommen.
Die Anaerobier bilden mit weiteren unerwünschten Mikroorganismen einen Biofilm, der große Teile des Vaginalepithels bedeckt, die Schleimhaut reizt und einen vermehrten Ausfluss fördert. Eine derartige Infektion wird bakterielle Vaginose genannt. Sie ist die zweithäufigste mikrobielle Störung des vaginalen Mikrobioms und die häufigste bakterielle Vaginalinfektion geschlechtsreifer Frauen.
Beide Infektionen – die Vaginalmykose und die bakterielle Vaginose – betrachten wir nachfolgend genauer. Sie müssen voneinander abgegrenzt werden, um sie adäquat zu behandeln oder gegebenenfalls einer ärztlichen Therapie zuzuführen. Vorab ein kleiner Einblick in das Mikrobiom der gesunden Vagina.
Schützende Lactobazillen
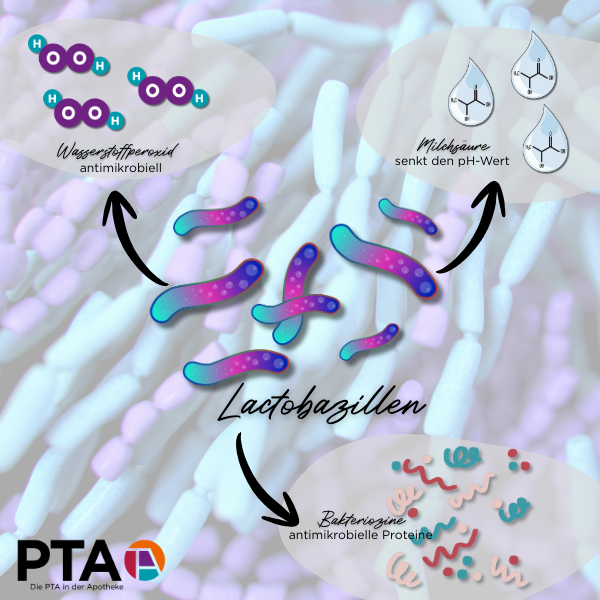
Die Vagina beherbergt verschiedene Mikroorganismen, die sich in einem fein austarierten Gleichgewicht befinden. Einen großen Anteil der physiologischen Besiedlung machen Milchsäurebakterien (Lactobazillen) aus, die sich bei jeder Frau nach der Pubertät unter Östrogeneinfluss in der Vagina ansiedeln. Sie halten die dort ebenfalls vorhandenen, aber potenziell krankmachenden Erreger in Schach.
Gerät das physiologische Mikrobiom der Vagina aus der Balance, erhalten die unerwünschten Bewohner einen Wachstumsvorteil, sodass sie sich unkontrolliert vermehren können. So können sie behandlungsbedürftige Infektionen im Intimbereich wie beispielsweise eine Vaginalmykose oder eine bakterielle Vaginose auslösen. Weitaus seltener kommt es zur Ansteckung mit Pilzen oder Bakterien
- aus dem eigenen Intestinaltrakt (z. B. durch falsche Toilettenhygiene),
- aus der Umgebung (z. B. Sauna, Pool) oder
- durch den Partner beim Geschlechtsverkehr.
Lactobazillen, nach ihrem Entdecker auch Döderlein-Bakterien genannt, besiedeln nach der Pubertät unter Östrogeneinfluss die Vagina. Dort wandeln sie das in den Zellen der Vaginalhaut und im Vaginalsekret befindliche Glykogen in Milchsäure um. Damit sorgen sie bei einer geschlechtsreifen Frau für einen vaginalen pH-Wert von 3,5 bis 4,5.
Dieses saure Vaginalmilieu übt eine wichtige Schutzfunktion gegen Infektionen aus, da viele pathogene Keime bei niedrigen pH-Werten nicht überlebensfähig sind. Einige Lactobazillus-Arten wie Lactobacillus acidophilus produzieren zudem Wasserstoffperoxid, das die Besiedlung und das Wachstum anaerober Keime zusätzlich hemmt.
Aus der Balance
Verschiedene Auslöser können den natürlichen sauren pH-Wert verändern und damit die physiologische Vaginalbesiedlung aus dem Gleichgewicht bringen. Es verhilft fakultativ pathogenen Erregern beim übermäßigen Vermehren, wenn das Immunsystem geschwächt ist, sei es
- durch akute Erkrankungen wie eine Erkältung
- oder chronische Erkrankungen wie Diabetes,
- aber auch durch Stress und seelische Belastung
- oder durch die Einnahme von immunsuppressiv wirkenden Medikamenten (z. B. Cortison, Chemotherapeutika).
Typischerweise steigt das Risiko für Vaginalmykosen auch nach Einnahme von Antibiotika, die diese auch die schützenden Lactobazillen in der Vagina abtöten. Zudem spielen hormonelle Veränderungen eine Rolle, beispielsweise in den Wechseljahren oder während der Schwangerschaft.
Mikrobiom in den Wechseljahren
In den Wechseljahren werden aufgrund der abnehmenden Östrogenproduktion die Vaginalhäute dünner und trockener. Damit verschlechtern sich die Lebensbedingungen für die im Vaginalsekret lebenden Lactobazillen, ihre Zahl geht zurück. Das lässt den sauren pH-Wert auf fast neutrale 6,8 ansteigen, sodass viele unerwünschte Keime optimale Lebensbedingungen erhalten, sich in der Vagina vermehren und zur Vulva ausbreiten können.
Mikrobiom während der Schwangerschaft
In der Schwangerschaft erhöht hingegen ein verstärkter Östrogeneinfluss den Zuckergehalt in den Zellen der Vaginalhaut. Damit finden vor allem Pilze einen idealen Nährboden vor. Das Tragen synthetischer Unterwäsche oder enganliegender Kleidung lässt Pilze durch Ausbildung eines feuchtwarmen Klimas sprießen.
Eine übertriebene Hygiene mit alkalischen Seifen oder Intimsprays zerstört den natürlichen pH-Wert und bahnt auf diese Weise den unerwünschten Keimen den Weg. Zudem lässt eine zu häufige oder zu aggressive Reinigung des Intimbereiches die Vaginalhaut austrocknen, was eine sinkende Anzahl an Lactobazillen zur Folge hat.
Pilzinfektion oder bakterielle Vaginose? Typischer Ausfluss
Ein normaler, gesunder Ausfluss ist weißlich, flüssig bis pastenartig und geruchsneutral. Er wird Weißfluss oder Fluor vaginalis genannt.
Genitaler Juckreiz, Brennen und ein weiß-gelber, geruchloser Ausfluss von cremig-krümeliger Konsistenz sind typische Anzeichen für eine Vaginalmykose. Zudem ist meist die Vulva gerötet und zeigt weißliche Beläge auf, ähnlich geronnener Milch. Einige Frauen verspüren auch Schmerzen beim Wasserlassen und beim Geschlechtsverkehr. Aber nicht immer verspüren die Frauen alle Symptome, sie können nur gering ausgeprägt sein oder sogar ganz fehlen.
Eine bakterielle Vaginose macht sich wie eine Vaginalmykose mit den typischen Symptomen Juckreiz, Brennen und Ausfluss bemerkbar. Allerdings ist der Ausfluss gräulich und dünnflüssig. Damit hat er eine andere Farbe und Konsistenz als bei einer Pilzinfektion. Zudem riecht er unangenehm nach Fisch (Amingeruch). Das ist auf die verstärkte bakterielle Produktion basischer Amine zurückzuführen.
Antimykotische Therapie
Eine Vaginalmykose wird lokal mit Antimykotika behandelt. Neben dem hefespezifischen Nystatin findet vor allem das Breitbandantimykotikum Clotrimazol Verwendung. Es greift in die Biosynthese des Ergosterols in der Pilzwand ein. Dadurch werden die Pilze in ihrem Wachstum gehemmt (fungistatische Wirkung), höhere Konzentrationen führen zum Absterben der Pilze (fungizide Wirkung).
Das Azolderivat steht in einer großen Auswahl an rezeptfreien Präparaten für die 1-Tages- oder 3-Tage-Therapie in verschiedenen Darreichungsformen rezeptfrei zur Verfügung: als Vaginalcreme, -tablette oder Kombipackung. Präparate für die Sechstagestherapie sind verschreibungspflichtig.
Bei einer Vaginalmykose ist es nicht routinemäßig nötig, den Partner mitzubehandeln.
Die Ein-Dosis-Behandlung ist als moderne Kurzzeittherapie besonders anwenderfreundlich, benötigt jedoch ein feuchtes Vaginalmilieu zum Auflösen der Vaginaltablette. Daher ist sie für Frauen mit trockenen Vaginalhäuten nicht geeignet, zum Beispiel für Frauen in und nach den Wechseljahren. Zudem sollte bei Abgabe der Hinweis nicht fehlen, dass es sich um eine Depotform handelt, die über 72 Stunden ihre Wirkung entfaltet. Die Beschwerden klingen daher auch erst nach drei Tagen ab.
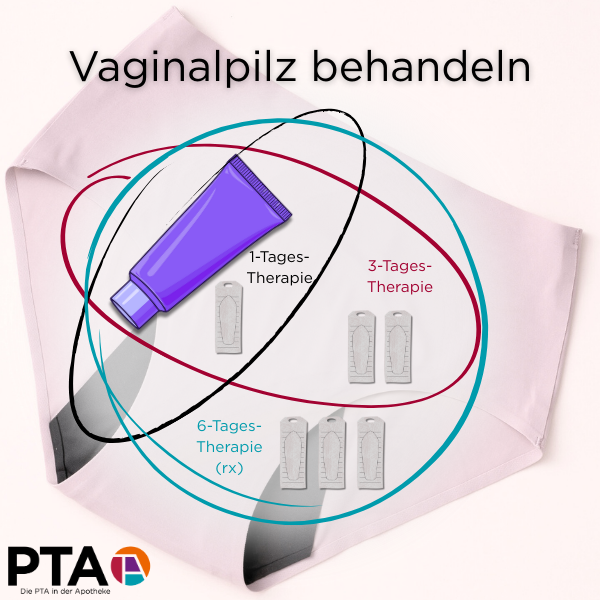
Um Reinfektionen zu verhindern, ist es zudem erforderlich, dass zusätzlich zur vaginalen Applikation der äußere Intimbereich, also die Vulva, mit einer Clotrimazol-haltigen Creme drei Tage lang behandelt wird.
Fungizid wirkende Antiseptika wie Povidon-Jod und Octenidin sind eine Therapiealternative. Vorteil der Antiseptika ist ihre unspezifische Wirkung auf unterschiedliche Erreger, sodass sich mit ihnen nicht nur Pilzinfektionen bekämpfen lassen, sondern auch bakterielle Vaginosen.
Antibakterielle oder antiseptische Therapie
Wenn der Ausfluss Hinweise auf eine bakterielle Infektion ergibt, ist dies kein Fall mehr für die Selbstmedikation. Bei Verdacht auf eine bakterielle Vaginose sollten Sie die Betroffene immer zum Gynäkologen schicken. Eine Behandlung in Eigenregie sollte die Ausnahme sein; sie gilt nur als vertretbar, wenn Frauen längere Zeit auf einen Termin bei ihrem Gynäkologen warten müssen.
Eine eindeutige Abgrenzung von einer Vaginalmykose gelingt – so die Leitlinien – nur aufgrund einer ärztlich gesicherten Diagnose. Da die Leitlinien zudem bei einer vaginalen Vaginose verschreibungspflichtige Antibiotika als First-Line-Therapieoption vorsehen, sollte bei Verdacht auf eine bakterielle Infektion die Frau zur Behandlung ohnehin immer an den Arzt verwiesen werden.
Leitliniengemäß erfolgt eine Behandlung mit oralem Clindamycin oder Metronidazol über sieben Tage. Alternativ kann mit den Substanzen eine topische vaginale Therapie erfolgen: je nach Antibiotikum und Darreichungsform (Creme oder Ovula) zwei, drei oder sieben Tage lang.
Allerdings räumt die Leitlinie ein, dass die Rezidivrate gegenüber Antibiotika (vor allem Metronidazol) hoch ist, nämlich über 50 Prozent der leitliniengerecht Behandelten innerhalb eines Jahres. Außerdem wirkt Metronidazol gegen den Biofilm nicht ausreichend. Vor diesem Hintergrund führt die Leitlinie in ihrer aktuellen Version erstmalig auch Antiseptika wie Dequaliniumchlorid (sechs Tage), Octenidin (sieben Tage) oder Povidon-Jod (sechs bis sieben Tage) zur vaginalen Applikation als Therapiealternative auf.
Im Anschluss an jegliche Therapie (antibiotisch oder antiseptisch) sollen leitliniengemäß vaginale Probiotika (z. B. Lactobazillen) angewendet werden. Das senkt die Wahrscheinlichkeit eines Rezidivs.
Die bakterielle Vaginose zählt zwar nicht zu den Geschlechtskrankheiten (Sexually transmitted infections, kurz STI). Jedoch ist bei ihrem Vorliegen die Rate an STI-Koinfektionen erhöht. Ebenso kommt es häufiger Schwangerschaftskomplikationen mit nachfolgenden Frühgeburten. Aber auch bei nicht schwangeren Frauen ist eine bakterielle Vaginose eine therapiebedürftige Erkrankung, da sie unbehandelt eine Gefahr für aufsteigende Infektionen darstellt, etwa Eileiterentzündungen.
Chlamydien-Infektionen
Infektionen mit Chlamydien, also Chlamydia trachomatis, zählen zu den STI. Am häufigsten treten sie bei sexuell aktiven jungen Menschen auf. Mit zunehmendem Alter und stabiler Partnerschaft sinken die Infektionszahlen wieder. Die gramnegativen Bakterien werden hauptsächlich durch Schleimhaut-Schleimhaut-Kontakt weitergegeben, weshalb der häufigste Übertragungsweg ungeschützter Vaginal-, Anal- sowie Oralsex ist. Chlamydien verursachen vor allem urogenitale Entzündungen, die mit Ausfluss und Brennen beim Wasserlassen einhergehen.
Dazu zählen Entzündungen
- der Harnröhre (Urethritis),
- des Gebärmutterhalses (Zervizitis),
- der Gebärmutterschleimhaut (Endometritis) und
- der Eileiterschleimhaut (Salpingitis).
Zudem sind abhängig von den Sexualpraktiken Entzündungen
- des Enddarms (Chlamydien-Proktitis) und
- des Rachens (Chlamydien-Pharyngitis)
möglich. Letztere verlaufen meist stumm und stellen damit eine potenzielle Infektionsquelle dar. Aber auch die anderen Entzündungen verlaufen häufig asymptomatisch und damit beschwerdefrei, vorzugsweise bei Frauen. Daher erfolgt eine Ansteckung in vielen Fällen unbemerkt und die Bakterien werden häufig ahnungslos an den nächsten Sexualpartner weitergegeben.
Das ist ein Grund dafür, dass Chlamydien-Infektionen weltweit und auch in Deutschland zu den häufigsten STI zählen. Das größte Risiko einer unbehandelten Chlamydien-Infektion ist eine ungewollte Sterilität. Chlamydien sind die häufigste Ursache für Unfruchtbarkeit.
Screening und Therapie
Um Chlamydien frühzeitig aufzuspüren, wird beim Gynäkologen bis zum 25. Lebensjahr einmal jährlich ein Chlamydien-Screening durchgeführt, das von den Krankenversicherungen bezahlt wird.
Ein Test auf Chlamydien ist ebenso Teil der Vorsorge während der Schwangerschaft, da Chlamydien während der Schwangerschaft mit einem erhöhten Risiko von Frühgeburten, vorzeitigem Blasensprung, kindlichem Untergewicht und anderen Schwangerschaftskomplikationen einhergehen.
Ein weiteres Risiko sind Chlamydieninfektionen beim Neugeborenen, wenn eine infizierte Mutter die Bakterien unter der Geburt auf ihr Kind überträgt. Meist manifestieren sie sich als Bindehautentzündung (Konjunktivitis), die unbehandelt zur Erblindung führen kann. Aber es können auch Mittelohr- (Otitis media) und bei Aspiration von infiziertem Vaginalsekret Lungenentzündungen (atypische Pneumonie) auftreten.
Das Antibiotikum der Wahl ist Doxycyclin, zweimal täglich 100 Milligramm (mg) über eine Woche. Alternativ erfolgt in der Schwangerschaft oder bei Unverträglichkeit eine Einmalgabe von 1,5 Gramm (g) Azithromycin.
Vaginale Trockenheit
Trockene Vaginalschleimhäute erhöhen aus verschiedenen Gründen das Risiko für Irritationen und Infektionen im Intimbereich. Da sie weniger elastisch sind, werden sie empfindlich gegenüber Reibung (z. B. beim Geschlechtsverkehr) und reißen leichter ein, wodurch sie zu Eintrittspforten für Bakterien und Pilze werden können. Da durch den Feuchtigkeitsmangel zudem das physiologische Vaginalmilieu aus der Balance gerät, sind pH-Wert-Verschiebungen ins Alkalische häufig. Damit erhalten die Erreger ideale Wachstumsbedingungen. Das Risiko für Vaginalmykosen oder bakterielle Vaginose steigt.
Vaginale Trockenheit behandeln
Vaginale Trockenheit lässt sich gut lokal behandeln. Spezielle Pflegepräparate pflegen die trockenen Vaginalschleimhäute, stärken die Hautbarriere und schützen vor Mikroläsionen. Produkte mit Milchsäure tragen zudem zur Einstellung des physiologischen sauren pH-Wertes in der Scheide bei. Sie geben damit den auf der Vaginalschleimhaut ansässigen milchsäureproduzierenden Lactobazillen optimale Lebensbedingungen, womit sich die Gefahr von vaginalen Infektionen reduzieren lässt. Ist das Vaginalmilieu bereits nachhaltig geschädigt, ist eine kurmäßige Applikation von Zubereitungen, die bereits Lactobazillen enthalten, sinnvoll.
Tipp für die vaginale Gesundheit
Nicht nur Frauen mit trockenen Vaginalschleimhäuten profitieren von Vaginaltherapeutika mit Milchsäure oder mit lebenden Milchsäurebakterien (Lactobazillen). Ebenso sind sie eine gute Empfehlung für Frauen, die häufig unter wiederkehrenden Vaginalinfektionen aufgrund einer vaginalen Dysbiose leiden. Probiotika mit Lactobazillen können schnell Abhilfe von den unangenehmen Symptomen wie Juckreiz, Brennen, Schmerzen und Ausfluss schaffen. Die Applikation ist auch während oder nach einer Antibiotikatherapie sinnvoll, damit das physiologische Vaginalmilieu erst gar nicht aus der Balance gerät. Diese Vorgehensweise entspricht den Empfehlungen der S2k-Leitlinien zur Behandlung der Vulvovaginalcandidose und der bakteriellen Vaginose, bei denen die Experten zum präventiven und ergänzenden Einsatz von Probiotika raten.
Wenn Lactobazillen nicht ausreichen
Ist ein Östrogenmangel für die vaginale Dysbiose verantwortlich, sind Milchsäure- oder Lactobazillen-Präparate meist nicht ausreichend wirksam. Vielmehr ist in diesen Fällen eine lokale Östrogenbehandlung (Rx!) Therapie der Wahl. Bei regelmäßiger Anwendung (in den ersten drei Wochen täglich, danach dauerhaft zweimal pro Woche) zeigen sich proliferative Effekte. Atrophierte Vaginalschleimhäute werden wiederaufgebaut, sodass sie mehr Feuchtigkeit speichern können und damit die nötigen Voraussetzungen für die Vermehrung von Lactobazillen schaffen. Diese sorgen dann dafür, dass sich ein gesundes, physiologisches Vaginalmilieu einstellen kann.