Kleines Organ mit großer Wirkung
20 Minuten
01. März 2023
Symptome einer Hyperthyreose
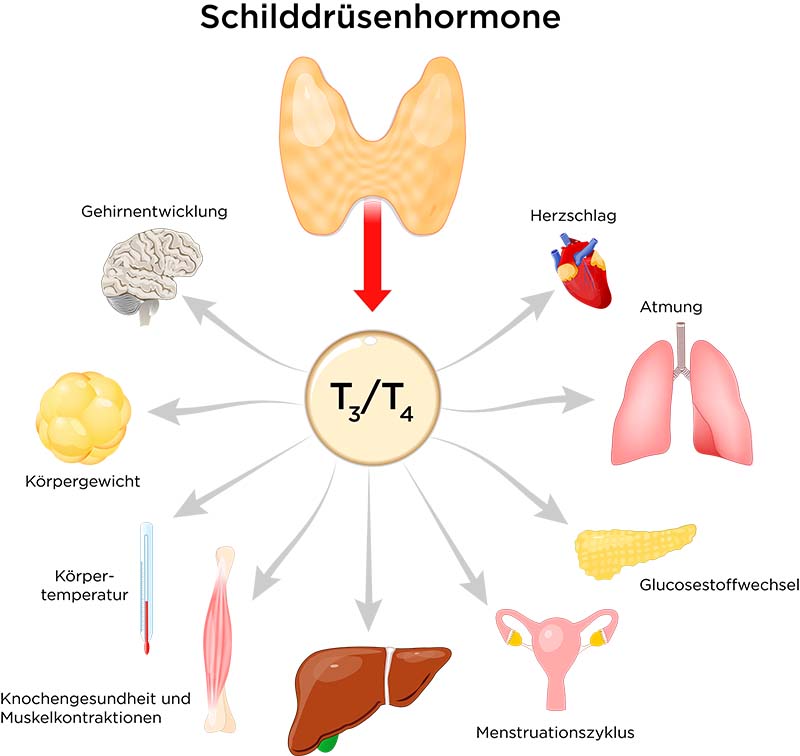
Bei einer Hyperthyreose sind die Spiegel der freien Schilddrüsenhormone erhöht, da die Schilddrüse zu viele Hormone produziert. Die Schilddrüsenhormone regen den Stoffwechsel übermäßig an, was sich auf vielfältige Weise bemerkbar macht. Die Betroffenen leiden unter verstärktem Schwitzen, Konzentrationsschwäche, Rastlosigkeit, Zittern, Herzklopfen, Nervosität oder Schlafstörungen.
Sie verlieren trotz guten Appetits an Gewicht, haben verstärkt Durchfälle und beklagen Haarausfall. Aufgrund der hohen Spiegel an Schilddrüsenhormonen reduziert die Hypophyse die TSH-Ausschüttung, sodass sich im Blut erniedrigte TSH-Werte nachweisen lassen. Sind gleichzeitig TSH vermindert und fT3 und fT4 erhöht, liegt eine manifeste Hyperthyreose vor. Eine beginnende oder latente Überfunktion diagnostizieren Ärzte, wenn nur das TSH erniedrigt ist, fT3 und fT4 aber noch im Normbereich liegen.
Ab wann gilt der TSH-Wert als erhöht?
Die Leitlinie „Erhöhter TSH-Wert in der Hausarztpraxis“ (DEGAM 2016) definiert einen TSH-Wert über 4,0 mU/l als erhöht. Allerdings wird dieser TSH-Normbereich schon seit einigen Jahren kontrovers diskutiert. In der Praxis werden von Ärzten sogar bereits deutlich niedrigere Werte als zu hoch und therapiebedürftig angesehen. Einige Labore ziehen die obere Grenze schon bei einem TSH-Wert von 2,3 oder 2,5 mU/l. Andererseits weisen Experten darauf hin, dass jeder Mensch einen individuellen TSH-Wert besitzt und der optimale TSH-Wert bei jedem somit unterschiedlich ist.
Manche fühlen sich mit höheren und andere mit niedrigeren Werten gut (individualisierter optimaler TSH-Wert). Zudem wird darauf aufmerksam gemacht, dass man die Normwerte des TSH nicht zu niedrig anzusetzen sollte. Vor allem bei älteren Patienten über 65 Jahre können TSH-Werte bis zu 10 mU/l noch normal sein. Wird ein TSH-Wert zu stark gesenkt, besteht nicht immer ein Benefit für den Betroffenen. Im Gegenteil, Daten belegen, dass eine Überbehandlung mit einem erhöhten Risiko für Frakturen (Osteoporose) und Vorhofflimmern einhergeht.
Zu den häufigsten Ursachen zählen
- Entzündungsprozesse,
- eine Schilddrüsen-Autonomie oder
- ein Autoimmungeschehen.
Entzündet sich die Schilddrüse (z. B. im Rahmen einer Hashimoto-Thyreoiditis), werden gespeicherte Schilddrüsenhormone aus dem entzündeten Gewebe freigesetzt, die vorrübergehend zu Symptomen einer Überfunktion führen. Ebenso finden sich zu viele Schilddrüsenhormone im Blut, wenn sich die Schilddrüse der Kontrolle von Hypophyse und Hyothalamus entzieht.
Dies passiert bei etwa jedem Vierten, der unter einem ausgeprägten Jodmangel leidet. Bei den Betroffenen entwickeln sich in der vergrößerten Schilddrüse Schilddrüsenzellen, die sich verselbstständigen und über den Bedarf hinaus Hormone produzieren. Diese gutartigen Vermehrungen des Schilddrüsengewebes werden medizinisch als autonome Adenome und im Volksmund als Knoten bezeichnet.
Sonderfall: Morbus Basedow
Meist liegt der erhöhten Schilddrüsenaktivität eine Autoimmunstörung zugrunde, die als Morbus Basedow bezeichnet wird. Namensgeber ist der Merseburger Arzt Karl A. Basedow, der die Schilddrüsenkrankheit 1840 zu ersten Mal beschrieb. Oft manifestiert sie sich vor dem 40. Lebensjahr, sie tritt bei Frauen sieben- bis zehnmal häufiger als bei Männern auf.
Beim Morbus Basedow regen Antikörper die TSH-Rezeptoren an. Dadurch wird die Schilddrüse übermäßig stimuliert und produziert zu viel Hormone. Diese Antikörper werden als TRAK oder TSH-Rezeptor-Antikörper bezeichnet und sind fast immer beim Morbus Basedow nachzuweisen.
Die Merseburger Trias bei Morbus Basedow
Kommt es zum Symptomkomplex aus Struma, Exophthalmus und Herzrasen (Tachykardie), spricht man von der Merseburger Trias, die das Vollbild des Morbus Basedow kennzeichnet.
Mit der vermehrten Produktion von Schilddrüsenhormonen geht eine vergrößerte Schilddrüse einher, da durch die Dauerstimulation der TSH-Rezeptoren ein chronischer Wachstumsreiz ausgelöst wird. Die krankhaft vergrößerte Schilddrüse wird als Struma oder im Volksmund als Kropf bezeichnet und ist typischer Begleiter der Autoimmunerkrankung.
Zudem zeigen sich bei jedem zweiten bis dritten Basedow-Patienten hervortretende Augäpfel (Exophtahalmus, endokrine Orbitopathie). Sie entwickeln sich durch vermehrtes Gewebe, Muskelschwellungen und Ödeme in der Augenhöhle, wodurch der Augapfel nach vorne gedrückt wird.
Thyreostatika als Mittel der Wahl bei Hyperthyreose
Um den Hormonüberschuss in den Griff zu bekommen, verordnet der Arzt Thyreostatika wie Thiamazol, Carbimazol und Propylthiouracil (PTU). Letzteres stellt aufgrund potenzieller Leberschäden nur noch ein Reservemedikament dar. Es wird ausnahmsweise in der Schwangerschaft eingesetzt, da mit dieser Substanz die teratogene Gefahr am niedrigsten ist.
Thyreostatika sind Jodisationshemmstoffe, die die Synthese der Schilddrüsenhormone blockieren. Dafür unterbinden sie dosisabhängig das Enzym Schilddrüsenperoxidase, sodass dieses nicht mehr das anorganische Jodid zum organisch gebundenen Jod oxidieren können, was für die Synthese der Schilddrüsenhormone T3 und T4 benötigt wird. Folge ist eine verringerte Produktion und Ausschüttung der Schilddrüsenhormone.
Befristete Therapie bei Morbus Basedow
Die Substanzen werden nur so lange eingenommen, bis sich der Hormonspiegel wieder eingependelt hat. Das dauert beim Morbus Basedow in der Regel ein bis anderthalb Jahre. Nach dieser Zeit ist bei jedem zweiten die Erkrankung ausgeheilt und es kann auf die Medikamenteneinnahme verzichtet werden. Wichtig für die Beratung ist, dass die gewünschten Effekte frühestens nach sechs bis acht Tagen einsetzen, da Thyreostatika keinen Einfluss auf bereits produzierte und schon wirkende Schilddrüsenhormone haben.
Anfangs erhalten die Patienten die thyreostatisch wirkenden Substanzen in höherer Dosierung. Allmählich wird die Dosis dann reduziert. Während zur Initialtherapie die Einzeldosen von Thiamazol und Carbimazol regelmäßig über den Tag verteilt werden, wird in der Erhaltungstherapie die gesamte Dosis auf einmal nach dem Frühstück eingenommen.
Auf den Einnahmezeitpunkt sollte der Patient im Beratungsgespräch aufmerksam gemacht werden, da dieser gegensätzlich zur bekannteren L-Thyroxin-Gabe liegt.
Weitere Maßnahmen bei Hyperthyreose
Wenn die Hyperthyreose zu Tachykardie oder Herzrhythmusstörungen führt, kann zusätzlich zu den Thyreostatika noch ein Betablocker eingenommen werden. Vorzugsweise entscheiden sich die Ärzte für Propranolol, da der Wirkstoff auch die Umwandlung von T4 zu T3 hemmt.
Lässt sich durch die Medikation keine euthyreote Stoffwechsellage erreichen oder kommt es zum Rezidiv, wird zur Verkleinerung des Schilddrüsengewebes eine Radiojodtherapie oder ein chirurgischer Eingriff notwendig. Bei der Radiojodtherapie erfolgt eine orale Applikation von radioaktivem Jod in Form einer Kapsel oder als Flüssigkeit.
Über die Blutbahn gelangt es in die Schilddrüse, wo es gespeichert wird und durch die kurz reichende Strahlung zur Schrumpfung des Schilddrüsengewebes führt. Eine Schilddrüsenoperation ist vor allem indiziert, wenn der Verdacht auf Malignität besteht oder die Schilddrüse so groß geworden ist, dass sie auf die Luft- oder Speiseröhre drückt und Beschwerden auslöst.
Meist werden lediglich Teile und nicht die ganze Schilddrüse entfernt. Somit produziert das restliche Organ weiterhin die notwendigen Hormone. Allerdings bleibt häufig zu wenig eigenes Schilddrüsengewebe stehen, um genügend Schilddrüsenhormone zu produzieren. Daher erhalten die Betroffenen nach dem Eingriff meist lebenslang synthetische Schilddrüsenhormone.











