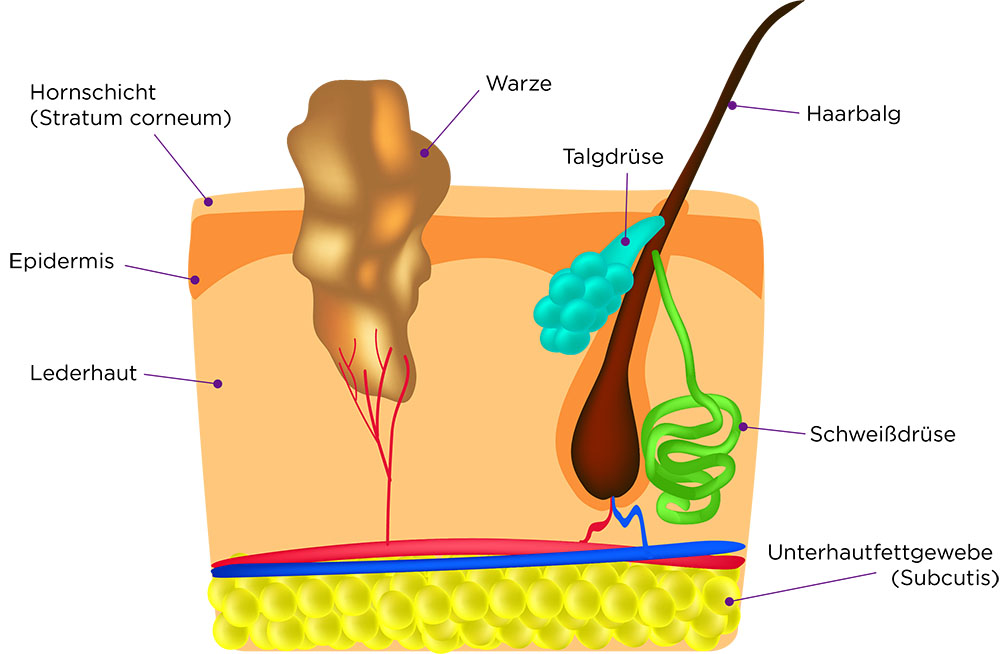
Warzen
HEX’, HEX’!
Seite 1/1 14 Minuten
Auch wenn ihr Verschwinden oftmals Hexerei vermuten lässt, haben Warzen, lateinisch Verruca, einen simplen wissenschaftlichen Hintergrund: Sie werden durch Viren verursacht. Bei allen echten Warzen stecken Humane Papillomviren (HPV) dahinter.
Unechte Warzen Hautwucherungen, die zwar aussehen wie Warzen, aber andere Auslöser haben, zählen also streng genommen nicht zu den echten Warzen. So beispielsweise die Dellwarzen, deren Urheber ein Virus aus der Familie der Pockenviren ist, dem Molluscum-contagiosum-Virus (MCV), sowie auch die Alterswarzen, die weder viral verursacht noch ansteckend sind. Medizinisch korrekt heißen sie seborrhoische Keratose oder Basalzellpapillom. Kommen wir aber zurück zu den HP-Viren.
Diese große Gruppe von Viren traten vor rund sechs Jahren ins Rampenlicht, als die erste Impfung auf den Markt kam, die vor allem für junge, noch nicht sexuell aktive Mädchen empfohlen wird, um einer Infektion mit HPV vorzubeugen. Denn diese Viren, so war bis dahin nur in Fachkreise bekannt, können Verursacher von Gebärmutterhalskrebs sein. An dieser heimtückischen Krankheit erkranken in Deutschland laut Angaben des Robert Koch-Institutes 6250 Frauen pro Jahr, bei rund einem Viertel verläuft die Erkrankung tödlich.
Wann zum Arzt?
+ Verdacht auf Hautkrebs (z. B. schnelles Wachstum)
+ Warze blutet oder suppt
+ Warzen im Genitalbereich, Gesicht und Hals
+ Starke Ausbreitung
+ Warze unterliegt einer mechanischen Dauerreizung, z.B. durch Brille, Kleidung.
+ Säuglinge, Kleinkinder, Diabetiker
+ Störende Hautirritation bei Neurodermitikern (schnelle Verbreitung durch Kratzen)
Ätzmittel Vulgäre Warzen und Fußsohlenwarzen lassen sich auch mit Monochloressigsäure oder Tri- chloressigsäure wegätzen. Der Wirkstoff ist nicht für Gesichts-, Genital- oder Alterswarzen geeignet. Liegen mehrere Warzen nebeneinander, sollte die Therapie zunächst an einer Warze ausprobiert werden. Die Säuren verfärben die Warzen nach einiger Zeit weißlich und das Gewebe wird vom Körper abgestoßen, soll aber nicht mechanisch entfernt werden.
Rezeptpflichtig ist eine fixe Kombination unter anderem aus Eisessig, Oxal- und Salpetersäure. Nach drei bis sechs Tagen wird die Warze mumifiziert und verwandelt sich in eine Schorfkruste, die von selbst abfällt. Ist die Mumifizierung nicht vollständig, sollte man nach vier bis sechs Tagen für fünf Minuten nachbehandeln. Treten Schmerzen auf, ist die Behandlung abzubrechen und die Säure muss gut abgespült werden. Vorteil bei der Behandlung ist, dass sie nur einmal wöchentlich durchgeführt werden muss.
Zytostatika Bei hartnäckigen Warzen oder Dornwarzen kann der Hautarzt eine Kombinationslösung mit 5-Fluorouracil verordnen. Der Antimetabolit wird aufgrund seiner ähnlichen Struktur in die DNA eingebaut, stört DNA- und RNA-Synthese und hemmt so das Wachstum der befallenen Zellen. Auch mit diesem Wirkstoff ist eine mehrwöchige Behandlung zwei- bis dreimal täglich erforderlich.
Die Anwendung sollte nicht in der Nähe der Nägel stattfinden, da sich die Nagelplatten abtrennen können. Der ebenfalls verschreibungspflichtige pflanzliche Wirkstoff Podophyllotoxin ist ein Spindelgift und greift Zellen an, die sich gerade in der Zellteilung befinden. Das Gewebe von Feigwarzen, welches sich ständig teilt und vermehrt, kann somit angegriffen und zerstört werden.
Immunmodulatoren Zur Behandlung von Feigwarzen im Genitalbereich ist der verschreibungspflichtige Wirkstoff Imiquimod zur topischen Behandlung zugelassen. Der Wirkstoff aktiviert die Immunantwort, indem er in Makrophagen, Monozyten und dendritischen Zellen die Zytokin-Freisetzung induziert – vor allem stimuliert es die Bildung von Interferon-alpha. Daraufhin kann sich der Körper besser gegen Eindringlinge wie Viren zur Wehr setzen. Warzensalbe (NRF 11.31) mit dem Antipsoriatikum Dithranol sollen das Immunsystem stimulieren und so den Virenbefall stoppen. Vorab wird die Hornhaut mit einem Schälmittel entfernt.
„No treatment has a very high success rate“ – es gilt also insbesondere bei der Behandlung von Kindern sorgfältig zu überdenken, welche Torturen für die Betroffenen zumutbar sind.
Vorbeugen statt heilen? Da es seit einigen Jahren eine Impfung zum Schutz vor eine Infektion mit HP-Viren gibt, stellt sich die Frage, inwiefern diese Injektion auch vor Warzen schützt. In Deutschland sind die Impfstoffe Cervarix® und Gardasil® 9 zugelassen. Cervarix® wirkt ausschließlich gegen HPV 16 und 18, diese sind für etwa 60 bis 70 Prozent aller Gebärmutterhalskrebs-Erkrankungen verantwortlich.
Der Wirkstoff bietet keinen Schutz vor Feigwarzen, deren Erreger Typ 6 und 11 sind. Gardasil® 9 schützt vor insgesamt 9 HP-Viren: Typ 6, 11, 16, 18, 31, 33, 45, 52 sowie 58, die für insgesamt etwa 75 bis 90 Prozent aller Gebärmutterhalskrebs-Erkrankungen verantwortlich sind. Mit diesem Impfstoff ließe sich auch vor Feigwarzen schützen. Vor den Erregern der meisten klassischen harmlosen Hautwucherungen, wie den vulgären Warzen, schützt der Impfstoff nicht.
Gegen Warzen vorgehen Etwa die Hälfte der Warzen heilt innerhalb von zwei Monaten ab, ohne Narben zu hinterlassen. Immunkompetente Erwachsene sind anschließend weitestgehend gegen einen weiteren Befall gefeit. Es spricht also erst einmal nichts dagegen abzuwarten. Auch wenn sie einen gutartigen Charakter haben und selten entarten, können sie aber extrem schmerzhaft sein, beispielsweise, wenn sie an der Ferse bei jedem Schritt belastet werden, Sie können auch kosmetisch so störend sein, dass sich ein hoher Leidensdruck aufbaut.
Da jedoch keine der Behandlungsoptionen eine Heilung garantiert, sollten insbesondere bei Kindern und Jugendlichen vor einer Therapie sorgfältig Risiken und Nutzen gegeneinander abgewogen werden – zu aggressive oder schmerzhafte Methoden sind bei Kindern tabu, um die Betroffenen nicht zu traumatisieren. Invasive Methoden führen ohnehin oftmals nur zu einer vorübergehenden Entfernung der Wucherungen. Das Virus entfernen sie nicht, wodurch es oftmals zu erneuten Wucherungen kommt. Oftmals führt der erste Schritt die Betroffenen in die Apotheke oder die Patienten kommen mit einem Rezept. Helfen Sie Ihren Kunden durch eine kompetente Beratung, beispielsweise durch Anwendungshinweise.
Keratolytika Salicylsäure (> 5 %) wird am häufigsten als keratolytische Substanz bei vulgären und Fußwarzen verwendet. Weitere freiverkäufliche Keratolytika sind Milchsäure oder Harnstoff, die miteinander kombiniert werden können. Sie zerstört die Verbindung der Zellen in der Hornhaut (Stratum corneum) und lösen dadurch die Abschilferung dieser Hautschicht aus. So können sie leicht abgerubbelt oder abgefeilt werden und die Hornhaut, die sich über der Warze gebildet hat, kann nach mehrmaligem Anwenden schrittweise gut entfernt werden.
Als zusätzliche Wirkung nimmt man an, dass durch die Irritation mit dem Keratolytikum eine Immunantwort provoziert wird. Die Keratolytika werden als Lösung, Creme oder als Pflaster aufgebracht. Lösungen und Creme müssen mindestens zweimal täglich auf die betroffene Stelle getupft werden und zwar nur dorthin (Anleitung beachten!). Die meisten Produkte bilden einen Film, der vor der nächsten Anwendung abgezogen werden soll. Nach etwa drei Tagen kann die aufgelöste Hornhaut entfernt werden. Pflaster – auf Warzengröße zugeschnitten und mit einem Heftstreifen fixiert – bleibt zwei bis drei Tage auf der behandelten Wucherung.
So ein Okklusivverband begünstigt das Aufweichen des Zellverbandes. Vor dem Abschrubben der Hornhaut erweicht der Betroffene die Haut am besten zusätzlich mit einem warmen Hand- oder Fußbad. Eine Entfernung mit dem Skalpell oder Hornhauthobel sollte nur vom Arzt durchgeführt werden, denn bei Verletzungen, können die Erreger streuen.
Bis die Warze vollständig abtragen ist, vergehen meist sechs Wochen oder länger – Beharrlichkeit und Geduld sind also erforderlich, doch dann ist die Keratolyse eine der erfolgreichsten Methoden. Da Salicylsäure dermal bis zu 25 Prozent resorbiert werden kann, sollten bei Kindern keine hochprozentigen Salicylsäurezubereitungen aufgebracht werden. Diese Keratolytika sollen auch niemals im Gesicht angewandt werden. Hier kann der Arzt mit Vitamin-A-Säure behandeln, die die epidermale Proliferation normalisiert.
Hokuspokus!
„Warze, Warze, fahre ab! Fahre ab ins kühle Grab!“ So bespricht eine Kollegin in der Apotheke oftmals die Warzen bei jüngeren Kinder. Fauler Zauber? Vielleicht, aber oftmals wirksam. Bei der Hälfte der Patienten führt Autosuggestion, also die selbstinduzierte Beeinflussung der Psyche, zum narbenlosen Abheilen von Warzen.
Dornwarzen zählen ebenfalls zu den vulgären Warzen. Sie treten an den Fußsohlen auf – an Stellen erhöhter Druckbelastung wie den Fersen, den Fußballen oder Zehen, weshalb sie auch Plantar- oder Sohlenwarzen, Verrucae plantares, heißen (dort breiten sich aber auch andere Warzentypen aus). Sie sind meist auf Infektionen mit HPV-Typen 1, 2, 4, 60 und 63 zurückzuführen, seltener auf die Typen 57, 65, 66 und 156 und sind ebenfalls ansteckend. Auch sie verbreiten sich durch Schmierinfektion.
Häufig sieht man noch in der Mitte der Warze einen schwarzen Punkt, wenn dieser nicht zu stark durch eine Hornschwiele überdeckt ist. Es handelt sich dabei nicht um einen Dorn oder Fremdkörper, sondern um eine kleine Einblutung. Durch die Druckbelastung wuchern sie nach innen, meist recht tief, was in der Regel sehr schmerzhaft beim Auftreten ist, beispielsweise, wenn sie bis zur sensiblen Knochenhaut vordringen. Zu den Fußsohlenwaren gehören auch die Mosaikwarzen. Sie sind selten schmerzhaft, da sie sich nur oberflächlich verbreiten. Sie sind nur stecknadelkopfgroß und treten immer in Gruppen auf, sodass ein mosaikartiges Muster entsteht.
Flachwarzen Humane Papillomaviren vom Typ 3, 10 und 28 lösen Plan- oder Flachwarzen (Verrucae planae) aus. Die flachen Wucherungen sind hautfarben, weich, glatt oder fein gepunktet und treten in Gruppen auf, sogenannten Beeten. Sie verbreiten sich ebenfalls durch Schmierinfektion. Häufig sind Kinder und Jugendliche im Gesicht, an Armen und Beinen betroffen. Dann sprich man spricht man auch von juvenilen Flachwarzen.
Den einen trifft’s Bei anderen treten niemals Warzen in Erscheinung, dabei lauert das Virus überall: In Schwimmbädern, Saunen oder Trainingskabinen, auch auf dem heimischen Badeteppich und eigentlich überall, wo andere Virusträger befallene Hautzellen fallen ließen. Kein angenehmer Gedanke – doch nicht jeder steckt sich beim Kontakt an. Der Schmarotzer braucht geeignete Eintrittspforten bei seinem neuen Wirt. Leicht hat er es, wenn er auf aufgequollene feuchte Füße im Nassbereich trifft oder auf Mikroverletzungen in der Haut.
Sein Ziel ist es, zu den Keratinozyten in der Basalschicht der Epidermis, den Hornhaut-bildenden Zellen, vorzudringen. Denn diese Zellen benötigt das Virus als Wirt für seinen Vermehrungszyklus. Hier übernehmen die Virusgene die Kontrolle, vervielfältigen die Virus-DNA (Replikation) und lösen dadurch ein verstärktes Zellwachstum aus. Keratinozyten sind multipotente Zellen und durchlaufen in ihrem normalen Reifungsprozess verschiedene Differenzierungsgrade (Keratinisierung) von der Basalzelle (Stratum basale) über die Stachelzelle (Stratum spinosum) zur Körnerzelle (Stratum granulosum) bis sie schließlich verhornen (Stratum corneum) und abgestoßen werden.
Bei infizierten Keratinozyten werden im Laufe dieser Differenzierung bestimmte virale Gene exprimiert, die verhindern, dass sie die abschließende Differenzierung erreichen und abgestoßen werden. Dies führt zur den Hautwucherungen, die durch ausgebildete Blutgefäße mit Nährstoffen versorgt werden. Im weiteren Prozess werden zwei Proteine für ein Kapsid synthetisiert, in das die virale DNA verpackt und durch Abschilferung der Epidermis freigesetzt wird – beispielsweise auf den Teppichboden eines Hotels oder die Planken der öffentlichen Sauna.
Vom Eindringen des Virus bis zur sichtbaren Warze vergehen Wochen bis Monate. Doch auch dann kommt es nicht bei jedem Infizierten zu den unschönen Hautwucherungen. Hier spielt das Immunsystem eine entscheidende Rolle. Generell ist der Zugang des Immunsystems zu den befallenen Zellen jedoch eingeschränkt, da die Viren in den Basalzellen weniger und erst in höheren Zellschichten erhöht aktiv sind. Auffällig ist jedoch, dass Warzen bei Menschen mit einen schwachen Immunsystem gehäuft auftreten.
So beispielsweise bei Kindern: Rund 20 Prozent der Zwölfjährigen tragen vulgäre Warzen, bei den Erwachsenen sind es nur circa 2 Prozent. Hier sind es oft Menschen mit akuten Infekten oder chronischen Krankheiten. Bei Diabetikern, Leukämieerkrankten, AIDS-Patienten, bei Immunsupprimierten oder auch bei Rauchern schafft es das Abwehrsystem oft nicht, das Virus in Schach zu halten. Stärker betroffen sind auch Menschen, die sehr stark schwitzen, vermutlich da hier ein leichteres Eindringen des Schmarotzers in die mazerierte Haut möglich ist.
Andererseits tragen auch Menschen mit Durchblutungsstörungen ein erhöhtes Erkrankungsrisiko. Warzen verbreiten sich häufig auf verschiedene Stellen am Körper, wobei einzelne Viren-Typen oftmals charakteristische Körperareale befallen. Dabei vermehren sie sich durch Schmierinfektion, etwa von aufgekratzten Warzen auf andere Hautstellen, – und: Sie befallen ausschließlich Epithelzellen von Haut und Schleimhaut, eine Streuung über den Blutkreislauf findet nicht statt.
Perfekte Tarnung
Warzen neigen zur Spontanheilung: Rund 60 Prozent der Warzen verschwinden innerhalb von zwei Jahren so plötzlich, wie sie aufgetreten sind. Wissenschaftler begründen dies mit der Persistenz des Virus durch Immunevasion. Das heißt sie entziehen sich zunächst mit spezifischen Mechanismen, wie die Veränderung der Oberflächenantigene, den Detektoren des Immunsystems. So kann es lange dauern, bis eine zelluläre Immunantwort auftritt und es zur Abheilung kommt.
Ein Virus zeigt viele Gesichter Warzen sind Wucherungen mit gutartigem Charakter, man spricht auch von benigner Epithelhyperplasie, sie sind also zumeist harmlos. Nur in sehr seltenen Fällen entwickeln sie sich bösartig. Sie können jedoch auch jucken, beispielsweise im Genitalbereich, oder sehr schmerzhaft sein, etwa wenn sie an der Fußsohle auftreten. An den Händen und im Gesicht stören sie die meisten Betroffenen kosmetisch. Warzen können in jedem Alter und an verschiedensten Körperstelle auftreten – einzeln oder in größeren Gruppen.
Feigwarzen Eine Infektion mit einem Niedrigrisiko-HPV-Typ, wie dem humanen Papillomvirus (Typ 6) oder dem Kondylomavirus (Typ 11) kann zu Genitalwarzen, Condylomata acuminata, führen. Sie werden auch Feig- oder Feuchtwarzen genannt. Sie bestehen aus milli- bis zentimetergroßen gräulich bis fleischfarbenen Papeln, die meist in Gruppen im Genitalbereich oder am After entstehen und teilweise jucken. Sie sind hochansteckend und werden per Schmierinfektion beim Sex übertragen. Berichtet ein Kunde von Warzen im Genitalbereich, ist in jedem Fall ein Gang zum Facharzt für Haut- und Geschlechtskrankheiten, dem Venerologen, alternativ zum Gynäkologen beziehungsweise Urologen anzuraten.
Vulgäre Warzen Bei 70 Prozent aller Warzen handelt es sich um gewöhnliche Warzen (Verrucae vulgares), auch Stachelwarzen genannt. Auslöser sind meist HP-Viren vom Typ 1, 2, 4 und 29. Sie zeigen sich zunächst als stecknadelgroße, weiße oder gelbliche harten Wucherung am Handrücken oder an den Finger und Nägeln, aber auch an den Fußsohlen. Oft sind die Warzen schon deutlich vergrößert, verhornt oder rissig und haben Tochtergeschwulste ausgebildet, wenn Sie sie in der Apotheke zu Gesicht bekommen und um Hilfe gebeten werden. Da die Viren sich per Schmierinfektion weiterverbreiten sind oftmals unterschiedliche Körperstellen betroffen.
Eine Variante der gewöhnlichen Warze ist die Fleischerwarze, die speziell bei dieser Berufsgruppe mit ständigem Kontakt zu frischem Fleisch an den Händen auftritt und durch HPV-Typ 7 verursacht wird. Auch die Pinselwarzen, Verrucae filiformes, sind eine Sonderform der vulgären Warzen. Sie wachsen meist im Gesicht als dünne, abstehende Hautwucherungen mit kleinen Fingerchen oder Pinseln. Besonders häufig und störend sind sie an den Lidrändern oder im Mundbereich.
Der Begriff Warze, Verruca, ist medizinisch gesehen den Hautwucherungen vorbehalten, die durch Humane Papillomviren ausgelöst werden.
Auch bei Männern kann eine HPV-Infektion entarten: Hier nennt das Institut für Krankheitsüberwachung und -prävention eine Zahl von 1600 Krebserkrankten, die im Bereich Penis, Anus und Mundrachenraum (Oropharynx) betroffen sind. HPV gehören zu den DNA-Viren aus der Familie der Papillomaviridae von denen über 200 Typen bekannt sind. Rund ein Viertel sind sexuell übertragbar und haben ein hohes Entartungspotenzial wie eben das Zervixkarzinom. Dieser wird nach heutigen Erkenntnissen vor allem durch die Hochrisiko-Typen 16 und 18 ausgelöst.
Die Infektion verläuft – wie die meisten mit diesem Virus – symptomlos. Die ausgelösten Zellveränderungen können aber durch das Zervixkarzinom-Screening frühzeitig erkannt werden. Hier wird ein Abstrich vom Muttermund (Zervix) genommen und zytologisch untersucht. Für Tumoren an Vulva, Vagina, Penis und Anus existieren in Deutschland keine strukturierten Krebsfrüherkennungs-Programme, weshalb die HPV-Impfung für junge Frauen und Männer gleichermaßen von Bedeutung ist.
Zinksalze Zinkionen sind an vielen immunologischen Vorgängen beteiligt, weshalb sie häufig hochdosiert zur Stärkung des Immunsystems empfohlen werden. In der Selbstmedikation sollten Sie maximal Tagesdosen von bis zu 25 Milligramm über einen Zeitraum von 14 Tagen empfehlen. Eine randomisierte, placebokontrollierte Studie zeigte, dass die Einnahme von hochdosiertem Zinksulfat (10 mg/kg Körpergewicht, max. 600 mg proTag) über ein bis zwei Monate bei sehr hartnäckigen und multiplen Warzen oft zu einer rezidivfreien Heilung führte. Wegen der hohen Dosierung des Schwermetalls sollte eine solche Behandlung nicht in Eigenregie durchgeführt werden.
Kryotherapie Eine sehr effektive Therapie zur Behandlung von vulgären Warzen an den Händen oder Füßen ist mit flüssigem Stickstoff (Siedepunkt bei -196° C) beim Hautarzt möglich. Sie gilt jedoch – je nach behandelter Stelle – als schmerzhaft, weshalb vorab ein Oberflächenanästhetikum aufgebracht werden kann. Die Kälte führt zur Nekrotisierung, also zum Absterben des Gewebes. Eine Kältebehandlung ist auch in der Selbstmedikation bei Dornwarzen an den Fußsohlen oder einfachen Warzen an den Händen, Ellbogen und Knien durchführbar – nicht aber in Gesicht und am Hals.
In der Apotheke werden dazu Präparate mit Dimethyl- ether und Kohlenwasserstoffgase wie Propan oder Isobutan angeboten. Die erzielten Temperaturen liegen mit -40 bis -80 °C deutlich oberhalb der Stickstofftherapie. Die Behandlung schmerzt nicht, ist aber auch nicht ganz so effektiv. Hilfreich ist es, vor der Anwendung bei Dornwarzen die Hornhaut etwas abzufeilen. Mit Narben und Gewebeschäden ist bei bestimmungsgemäßem Gebrauch nicht zu rechnen.
Farbstofflasertherapie Führt die Behandlung mit Tinkturen und Pflastern nicht zum gewünschten Ergebnis kann der Dermatologe mit der gepulsten Farbstofflasertherapie behandeln. Dieses etwas schmerzhafte Verfahren nutzt einen sehr starken orangeroten Lichtimpuls (585 nm), der für sehr kurze Zeit auf die Blutversorgung der Warze zielt. Die kleinen Gefäße werden dadurch verschlossen, sodass die Warze nicht mehr mit Nährstoffen versorgt wird. Sie trocknet aus und fällt nach einigen Wochen ab.
Herausschälen Die Kürettage, das Herausschälen der Warze mit einem scharfen Löffel oder Skalpell durch den Arzt gehört auch heute noch zu den gängigen Mitteln der Warzen- entfernung. Diese oftmals schmerzhafte Methode bringt zwar einen schnellen, aber oft nicht lange anhaltenden Erfolg.
Komplementäre Heilmethoden In der Homöopathie gelten Thuja occidentalis – als Urtinktur zur äußerlichen Anwendung und als Thuja D6 Globuli innerlich – als Standardtherapie, die jederzeit auch die anderen Therapieoptionen begleiten und unterstützen können. Der Lebensbaum gilt als Aktivator des Immunsystems und soll die verstärkte Verhornung reduzieren. Als pflanzliche Hausmittel werden in der Warzentherapie der Milchsaft des Schöllkrauts (viruzide Alkaloide), Rizinus- öl, Zwiebelsaft oder Teebaumöl genutzt. Auch ist eine Stärkung des Immunsystems beispielsweise durch Echinacea-Präparate möglich.
Den Artikel finden Sie auch in DIE PTA IN DER APOTHEKE 05/2022 ab Seite 14.
Dr. Susanne Poth, Apothekerin/Redaktion